| 胎児機能の異常 |
産婦人科学会では、以前「胎児仮死」と呼んでいましたが最近では「胎児機能不全 non-reassuring fetal status」という呼び方に変わりつつあります。要するに「赤ちゃんが元気でない状態」のことを意味します。また「胎児ジストレス」という呼び方もしますが、これは赤ちゃんの状態がもっとシビアな意味に用いられ「赤ちゃんが死の直前」を意味します。
胎児機能不全は、妊娠中~分娩時のどの時期にも起こる可能性があり、赤ちゃんの呼吸や血液の循環機能が障害されている状態をいいます。 |
| |
|
| 分類 |
急性と慢性に分類されますが、どちらも分娩時に症状が著明になります。慢性の場合一見赤ちゃんが元気であっても症状は潜在的に存在するために、チョットした赤ちゃんに対するストレスでも症状が出ることがあります。 |
| |
|
| 原因 |
胎児機能不全の原因は赤ちゃん側の原因だけでなくお母さん側の原因もありさまざまです。以下に示した原因によって赤ちゃんは低酸素状態になり、症状が悪化すると胎児機能不全に陥ります。代表的な原因は、妊娠中~分娩時は妊娠高血圧症候群によるもの、分娩中は臍帯の異常がによるものがあります。 |
| |
|
| |
|
| 検査 |
胎児機能不全の診断や評価は赤ちゃんが元気かどうかで判断されます。赤ちゃんの血液採血(頭皮血採血、臍帯血採血)などもありますが、赤ちゃんに侵襲があり一般的ではありません。さらに赤ちゃんの作るホルモン検査もありますが、結果が出るまで時間がかかり過ぎて、急を要する場合には適していません。
そこで、赤ちゃんの状態をリアルタイムで診断するために以下の検査を行い診断します。
1)超音波検査 赤ちゃんの大きさが標準よりも10%以上小さい(IUGR)。
2)超音波ドプラ検査 臍帯の血液の流れに異常がある。
3)胎児心拍数モニタリング(NST) 下記参照
4)バイオフィジカルプロファイルスコアリング(BPS)の点数が低いときに疑われます。 |
| |
|
| 胎児心拍数モニタリング |
胎児心拍数モニタリングとは、陣痛計(子宮収縮を感知する計測器と赤ちゃんの心拍数を感知する計測器です)をお母さんのお腹に着けて一定時間(通常60分~)計測して記録し子宮収縮と赤ちゃんの心拍数の関係を調べます。目的は、「赤ちゃんが元気であることの確認」です。 |
| |
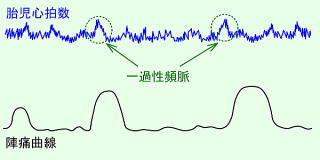 |
一過性頻脈
正常な胎児心拍数モニタリングです。赤ちゃんの動きによって30秒以内の心拍数の増加を認め、赤ちゃんが元気な証拠です!! |
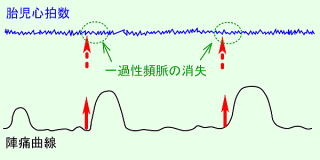 |
一過性頻脈の消失
正常な赤ちゃんでも20~50分周期で出現します。これは赤ちゃんがお腹の中で熟睡している場合が考えられます。しかし80分以上の長時間にわたって出現する場合は、赤ちゃんの自律神経の反射が低下して弱っている状態を示しています。胎児機能不全を考える必要があります。 |
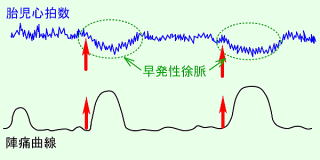 |
早発一過性徐脈
子宮収縮と同時に赤ちゃんの心拍数が緩やかに減少し、収縮が収まると心拍数も回復します。これは、陣痛に伴って赤ちゃんの頭が産道によって圧迫されて起こる正常な反応です。赤ちゃんは、元気に陣痛に対して頑張っています!! |
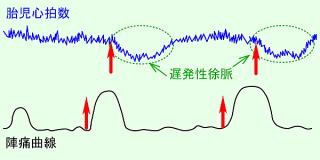 |
遅発一過性徐脈
子宮の収縮より遅れて赤ちゃんの心拍数が減少し遅れて回復します。胎盤の機能不全を表すパターンで赤ちゃんは胎児機能不全の状態にあり、低酸素状態です。さらに一過性頻脈が消失しているときわめて危険な状態です。分娩の進行状態によって帝王切開術や吸引分娩術などを行う必要があります。 |
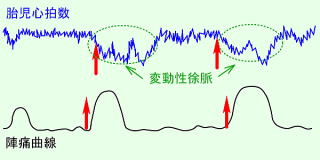 |
変動一過性徐脈
子宮収縮と赤ちゃんの心拍数の減少するタイミングがずれ、減少するパターンも毎回異なる状態をいいます。多くは臍帯が何らかの原因で圧迫されて起こります。羊水過小症でよく起こります。お母さんの体位変換などで圧迫が解消されることがあります |
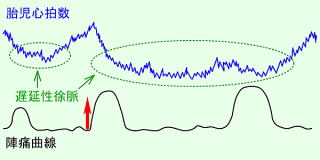 |
遅延一過性徐脈
2分~10分ほど赤ちゃんの心拍数の減少が持続してから回復するものをいいます。原因は、過強陣痛、臍帯圧迫、臍帯下垂・脱出、お母さんの血圧低下などさまざまですが、基本的に胎盤~臍帯~胎児への血液の流れに問題がある場合が多いです。十分な経過観察によって赤ちゃんの状況を判断する必要があります。赤ちゃんは元気な状態から緊急帝王切開術が必要になるものまでさまざまです。 |
|
| |
|
| 胎児の低酸素状態 |
赤ちゃんに低酸素状態が発症すると、全身の各臓器に酸素供給が出来なくなります。そこで血流再配分といわれる代償機構が働き生命維持のために最重要と思われる臓器へ血液の流れが優先されて酸素供給を行います。しかし低酸素状態が長引くと、この血流再配分も破綻してしまい各種臓器の障害が起こり胎児死亡に陥ってしまいます。
|
| |
|
| 血流再配分 |
血流再配分とは、お腹の中にいる赤ちゃんは、慢性的に低酸素状態が続くと、頚動脈や大動脈弓に存在する特殊な細胞がその状態を感知して、低酸素状態に適応するために起こる代償機構です。生命維持に必要でない臓器や組織への血流を選択的に血管を収縮させることで減らし、その分の血流を生命維持のために必要な臓器や組織へ供給します。
血流が増加する組織 脳、心臓、副腎
血流が減少する組織 四肢、腎臓、肺、腸管 |
| |
|
| 治療 |
治療の大原則は、胎児の低酸素状態を改善してあげることです。
1)胎児を移動させて臍帯の圧迫を軽減するために、お母さんの体位変換をおこないます。
2)お母さんへ酸素投与をおこないます。
3)子宮収縮抑制剤を用いて子宮収縮を和らげることで、赤ちゃんへ流れる血液量を増加させます。
4)前期破水などが原因で、臍帯が子宮と赤ちゃんの間に挟まって圧迫されている場合は、人工羊水を子宮内へ注入することもあります。
しかし、上記治療を行っても胎児機能不全が改善しない場合は、分娩することになります。分娩中で子宮口が完全に開いている場合は、吸引分娩術などで赤ちゃんを出してあげます。まだ子宮口が開ききっていない状態では、帝王切開術を選択します。
妊娠中でまだ赤ちゃんが未熟な場合、妊娠30週~32週であれば呼吸管理がしっかり出来れば子宮から出ても生存可能なため、帝王切開術で分娩させる場合もあります。一方、妊娠30週未満で赤ちゃんの肺の成熟が完全でない場合は、胎児機能不全と赤ちゃんの成熟度をかね合わせて、総合的に判断します。 |